La enfermedad tromboembólica venosa (ETV) engloba la trombosis venosa profunda (TVP) y la tromboembolia pulmonar (TEP), y representa una causa importante de morbimortalidad en la población general. La ETV es considerada una de las principales enfermedades cardiovasculares después de la cardiopatía isquémica y el ictus.
Estudios epidemiológicos han estimado una incidencia de 160 casos de TVP/100.000 habitantes/año y de 20 casos de TEP/100.000 habitantes/año; con una mortalidad por TEP del 13-17%. El riesgo de complicaciones hemorrágicas mayores por el tratamiento es del 3%, pero a pesar del tratamiento, el riesgo de recidiva tromboembólica es del 5%1-3.
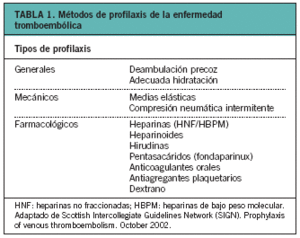
La aplicación de métodos profilácticos, mecánicos o farmacológicos (tabla 1), ha demostrado ser efectivas en la prevención de la ETV y sus consecuencias; para esta prevención es necesario identificar a los pacientes con riesgo de padecer ETV y clasificar su grado de riesgo4.
Existen factores de riesgo que predisponen a padecer ETV; entre ellos hay factores intrínsecos al paciente, como la edad, la obesidad, el embarazo o el puerperio, y extrínsecos, como la toma de anticonceptivos, entre otros (tabla 2)5.
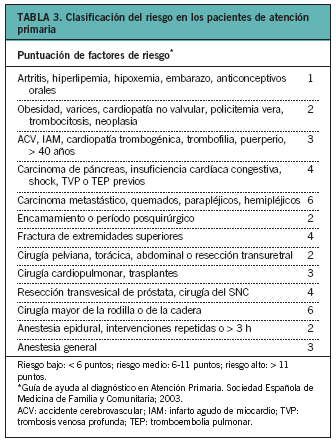
Los pacientes pueden clasificarse en 3 categorías según el riesgo de presentar ETV (tabla 3).
Según el estudio de Frías e Ibáñez6, sobre la prevalencia de los factores de riesgo asociados a un aumento de la aparición de la ETV en atención primaria, los pacientes con riesgo moderado eran un 14% y aquellos con riesgo alto, un 2%. Estos pacientes son los candidatos a recibir tratamiento profiláctico en caso de aparecer un factor desencadenante (p. ej., cirugía reciente, inmovilización de más de 3 días o antecedentes de enfermedad tromboembólica en la mujer embarazada). En este estudio, un 1,5% de los pacientes reunía criterios para instaurar un tratamiento profiláctico según las recomendaciones internacionales para los pacientes hospitalizados.
La indicación principal de las heparinas de bajo peso molecular (HBPM) en atención primaria son la prevención y el tratamiento de la ETV.
Heparinas
Las HBPM utilizadas desde hace más de 20 años se obtienen por despolimerización química o enzimática de la heparina no fraccionada (HNF).
La HNF es una mezcla heterogénea de glucosaminoglucanos descubierta en 1916 por McLean y utilizada en la prevención y el tratamiento de la ETV.
La heparina interactúa con la antitrombina (AT) a través de un pentasacárido potenciando la acción inhibitoria de la AT sobre los factores de coagulación IIa, Xa, IXa, XIa y XIIa7.
Las HBPM presentan un mecanismo de acción similar al de la HNF respecto a la acción inhibitoria del factor Xa; en cambio, su actividad inhibitoria de la trombina (factor IIa) es notablemente menor que en el caso de la HNF; con una relación de actividad anti-Xa/ anti-IIa 2-4 veces superior en las HBPM7,8.
Las HBPM presentan una menor unión a proteínas plasmáticas, una menor interacción con las plaquetas, una vida media plasmática más larga y una mejor absorción que la HNF. En consecuencia, no es necesaria la monitorización estricta para el ajuste de dosis, reduce la incidencia de osteoporosis, reduce la incidencia de trombocitopenia y permite la administración subcutánea cada 24 h.
Las diferencias principales entre la HNF y las HBPM se incluyen en la tabla 4.
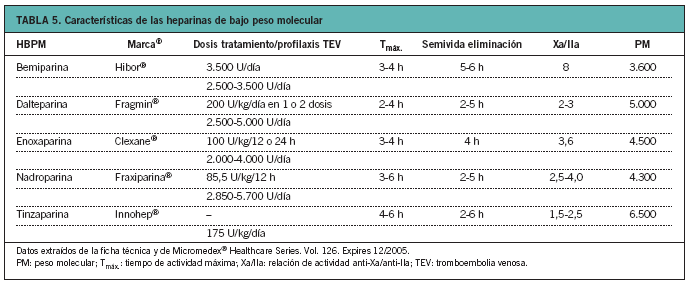
Actualmente se dispone de 5 HBPM comercializadas en España: bemiparina, dalteparina, enoxaparina, nadroparina y tinzaparina (tabla 5).
Las HBPM comparten una serie de características y acciones similares, pero no son equivalentes. Por ese motivo, no se puede sustituir una por otra sin tener en cuenta la pauta de dosificación, así como el empleo específico de cada una de ellas.
Las indicaciones registradas9 de las HBPM en España se incluyen en la tabla 6 y, como se puede observar, no todas las HBPM comparten todas las indicaciones. No existen indicaciones específicas para el uso de las HBPM en atención primaria.
En la práctica clínica en atención primaria se asumen las indicaciones basadas en los estudios realizados a escala hospitalaria.
Las HBPM se suelen emplear a dosis fijas para la tromboprofilaxis (excepto en obesos) y ajustadas según el peso para el tratamiento. La duración de la profilaxis suele ser hasta la deambulación completa del paciente (7-10 días), y en cirugía ortopédica (de alto riesgo tromboembólico) suele recomendarse hasta 1 mes, aunque la duración no está bien establecida. En el tratamiento de la trombosis se administra durante 7-10 días, hasta conseguir que los anticoagulantes orales alcancen un INR adecuado (entre 2 y 3).
Uno de los efectos adversos principales es el riesgo de sangrado. Aunque, en general, no se requiere monitorización, en los pacientes con un riesgo elevado (hepatopatía, uremia) o en el embarazo se recomienda controlar el factor anti-Xa.
Las heparinas pueden producir trombopenia que puede ser de 2 tipos:
Tipo I: transitoria, leve, que aparece al inicio del tratamiento pero se resuelve sin interrumpir el tratamiento.
Tipo II: grave, mediada por IgG, que puede aparecer después del día 5-10 de tratamiento en pacientes no sensibilizados. Este tipo de reacción puede ocurrir independientemente de la dosis y es más frecuente en tratamientos de larga duración. Ante este tipo de trombocitopenia debe suspenderse el tratamiento10.
Otro efecto adverso que pueden producir a largo plazo es osteoporosis, aunque en menor medida que con las HNF.
Las HBPM están contraindicadas en pacientes con hipersensibilidad a las heparinas, en aquellos con úlcera gastroduodenal aguda, hemorragia cerebral, alteraciones graves de la coagulación, trombopenia grave o traumatismos graves del sistema nervioso central (SNC), los ojos o los oídos.
Las HBPM pueden interactuar con otros fármacos que actúan sobre la hemostasia, como el ácido acetilsalicílico, los antiinflamatorios no esteroideos (AINE), otros anticoagulantes, los trombolíticos, etc. Deben utilizarse con precaución en pacientes con insuficiencia renal o hepática11.
Indicaciones de las heparinas de bajo peso molecular en atención primaria
Tratamiento de la trombosis venosa profunda
Desde el punto de vista de la atención primaria, la introducción de las HBPM ha permitido realizar el tratamiento extrahospitalario de la TVP que anteriormente siempre se realizaba en el hospital. El objetivo primario del tratamiento de la tromboembolia venosa sintomática es la prevención de la tromboembolia venosa sintomática recurrente, incluida la embolia pulmonar (EP) potencialmente mortal.
Los diferentes estudios publicados sobre su utilización han demostrado que las HBPM son, al menos, tan eficaces y probablemente más seguras que la HNF en el tratamiento inicial de la TVP12.
Según la revisión Cochrane13, sólo se dispone de 2 estudios14,15 que comparaban el tratamiento en el domicilio frente al tratamiento en el hospital con grupos de tratamiento comparables. Los 2 presentaban sesgos importantes, incluidas las altas tasas de exclusión de los pacientes, el tratamiento parcial en el hospital de muchos participantes en los grupos de HBPM y la comparación de HNF en el hospital con HBPM en el domicilio.
La evidencia, aunque limitada, demuestra la mayor eficiencia de los tratamientos domiciliarios con un aumento de la calidad de vida de los pacientes. Aunque aún quedan muchas dudas sobre la selección óptima de los pacientes candidatos a un tratamiento domiciliario de la TVP. La decisión de tratamiento hospitalario o ambulatorio no es mutuamente excluyente, ya que el paciente puede iniciar el tratamiento en el hospital y luego continuarlo de modo ambulatorio.
A pesar de todo, siempre queda un porcentaje elevado de pacientes (más del 20%) que indudablemente deben tratarse en el hospital: por una parte, requieren hospitalización los pacientes con características complicadas (antecedentes de ETV, EP, factores de riesgo asociados a un mayor riesgo de sangrado, etc); o pacientes que requieran ajustes especiales (peso < 45 o > 100 kg, niños, embarazadas o pacientes con insuficiencia renal) y, por otra parte, debe quedar asegurada la coordinación adecuada y la disponibilidad de todos los recursos necesarios especializados (atención urgente domiciliaria, educación al paciente y familia, etc.)16,17.
Para el tratamiento a largo plazo de la TVP se utilizan los anticoagulantes orales (antagonistas de la vitamina K) por un período de, al menos, 3 meses. Según una revisión Cochrane18, es posible que las HBPM sean tan eficaces como los anticoagulantes orales para prevenir una nueva TEP sintomática después de un episodio de TVP sintomática, pero son mucho más costosas. El tratamiento con HBPM parece que puede presentar incluso menos efectos adversos, y es posible que para algunos pacientes sea una alternativa segura (habitantes de lugares geográficamente inaccesibles, con dificultad para trasladarse, o los que tengan contraindicados los antagonistas de la vitamina K).
Sin embargo, hasta que no existan más evidencias, el tratamiento con antagonistas de la vitamina K continúa siendo el tratamiento de elección para la mayoría de los pacientes.
Profilaxis de la trombosis venosa profunda
La indicación de profilaxis de la TVP con HBPM en atención primaria está muy poco avalada por estudios realizados en este ámbito.
Actualmente, debido, por una parte, a la realización de intervenciones más complejas en la población de edad avanzada, y por otra, a las altas hospitalarias tempranas, puede ocurrir un aumento de la incidencia de los episodios tromboembólicos en atención primaria, lo que hace necesario, por ejemplo, la prolongación de la profilaxis en la convalecencia en el domicilio del paciente.
Cirugía menor
La profilaxis de la TVP en pacientes sometidos a cirugía menor se indicará según el grado de riesgo del paciente (tabla 3) y si existe indicación previa de anticoagulación. En los pacientes de bajo riesgo sin factores de riesgo tromboembólicos, no se recomiendan medidas profilácticas farmacológicas. Existe evidencia de la eficacia de las HBPM en la profilaxis de la TVP en los pacientes de riesgo moderado y alto5.
En los pacientes anticoagulados de forma crónica que tienen que ser sometidos a una intervención quirúrgica existe controversia sobre la retirada y/o la sustitución del anticoagulante oral por HBPM.
En la práctica, en la mayoría de las intervenciones en que existe un riesgo de sangrado, los anticoagulantes orales se suspenden 2-5 días antes de la cirugía hasta alcanzar un INR inferior a 1,5, aunque no existe una evidencia clara19. Para los procedimientos quirúrgicos que requieran interrumpir la anticoagulación oral, debe decidirse de manera individual la necesidad de administrar heparina valorando el beneficio/riesgo: riesgo tromboembólico del paciente (indicación de la anticoagulación) y de la intervención, frente al riesgo hemorrágico de la cirugía y la trascendencia de la hemorragia potencial. Las recomendaciones se basan en el riesgo anual de tromboembolia que presente el paciente20,21.
En atención primaria, para la mayoría de intervenciones de cirugía menor ambulatoria (dentales, cataratas, piel), incluso se podría mantener el tratamiento con anticoagulantes orales siempre que se mantenga un INR por debajo de 2,522.
Artroscopia
Existe muy poca evidencia sobre el riesgo y/o el beneficio de realizar tromboprofilaxis en pacientes sometidos a una artroscopia.
Se han publicado 2 estudios de calidad limitada donde se sugiere un beneficio de las HBPM profilácticas para reducir la TVP en estos pacientes. Hasta la fecha, se recomienda la movilización temprana y no utilizar profilaxis farmacológica de forma generalizada. La decisión debe basarse en el riesgo individual de cada paciente5.
Fracturas de las extremidades inferiores (excepto la cadera y el fémur)
La epidemiología de las fracturas por debajo de la rodilla ha sido muy poco estudiada. Se incluyen en este apartado, además, las lesiones de los ligamentos y los cartílagos de la rodilla y el tobillo, así como la rotura del tendón de Aquiles.
Los resultados de los estudios disponibles no permiten establecer recomendaciones sobre la utilización de tromboprofilaxis en estos enfermos. La utilización de HBPM reduce la frecuencia de TVP asintomática, particularmente en pacientes con rotura de tendones, pero no está claro que reduzca la frecuencia de TVP clínicamente significativa.
La recomendación basada en la evidencia disponible sugiere no utilizar tromboprofilaxis de forma sistemática en pacientes con lesiones aisladas de las extremidades inferiores5.
Pacientes médicos no ingresados
Existe evidencia del beneficio de la profilaxis en pacientes médicos ingresados (no quirúrgicos), como los que han sufrido un infarto agudo de miocardio, un accidente cerebrovascular, una insuficiencia cardíaca o una enfermedad pulmonar grave, o los que estén en cuidados intensivos.
No existen datos de evidencia en pacientes no ingresados y, por tanto, la prevención se instaurará cuando a los factores de riesgo predisponentes se sume algún factor desencadenante, como se ha comentado anteriormente (tabla 3)23.
Cáncer
Los pacientes con cáncer tienen un riesgo 6 veces superior de presentar ETV. El cáncer activo es la causa del 20% de nuevos episodios tromboembólicos ocurridos en pacientes en la comunidad y es una de las mayores complicaciones de estos enfermos. Este riesgo es especialmente elevado en pacientes con tumores cerebrales malignos, adenocarcinoma de ovario, páncreas, colon, estómago, pulmón, próstata y riñón. Además, los tratamientos quimioterápicos e inmunosupresores también incrementan considerablemente el riesgo.
Existe evidencia para recomendar profilaxis con HBPM en pacientes con cáncer que serán sometidos a una operación quirúrgica o a tratamientos quimioterápicos, pero no existe evidencia para recomendar el uso de profilaxis en pacientes ambulatorios con cáncer24. En la práctica clínica, a los pacientes con cáncer confinados en la cama o sometidos a procesos quirúrgicos menores se les recomienda utilizar una dosis baja de una HBPM como profilaxis de la TVP25.
En pacientes con cáncer que presentan ETV las HBPM han demostrado reducir la ETV recurrente de forma más eficaz que los anticoagulantes orales26.
Embarazo
El embarazo y el puerperio son factores que multiplican por 5 y 10, respectivamente, el riesgo tromboembólico, y la TEP es la principal causa de mortalidad materna durante el embarazo.
La profilaxis se indica en pacientes que han padecido un episodio tromboembólico previo y presenten un riesgo particularmente elevado. No siempre el antecedente de ETV (excepto en los casos recurrentes) supone la necesidad de tromboprofilaxis durante un embarazo posterior.
En los casos de ETV recurrente siempre está indicada la profilaxis desde el inicio del embarazo así como en pacientes con ETV previa y defectos trombofílicos. En las pacientes con trombofilias pero sin antecedentes de ETV siempre se indicará en el caso de déficit de antitrombina y de defectos combinados27.
Según la revisión Cochrane28, no hay suficiente evidencia para mostrar las mejores formas de prevenir la TVP alrededor del embarazo o después de la cesárea.
En los casos de alto riesgo, la tromboprofilaxis venosa debe llevarse a cabo con heparinas. Tanto la HNF como las HBPM no cruzan la placenta, por lo que son más seguras que los anticoagulantes orales para el feto. Los estudios comparativos entre la HNF y la HBPM en la profilaxis de la TEV muestran resultados de eficacia comparables. Con relación a los efectos adversos, el riesgo de osteoporosis aumenta con el uso de las heparinas por períodos superiores a 1 mes, aunque los datos disponibles actualmente sugieren que el riesgo con las HBPM es menor29, y no se han descrito casos de trombocitopenia en las mujeres embarazadas tratadas con HBPM. Se aconseja prescribir suplementos de calcio29,30.
Si la mujer opta por anestesia epidural el tratamiento debe interrumpirse cuando se inicia el parto. En general, se desaconseja la anestesia epidural de 10-12 h tras la administración de la HBPM.
La tromboprofilaxis posparto con HBPM se recomienda en mujeres con antecedentes de TEV, trombofilias u otros factores de riesgo. La primera dosis debe administrarse 3-6 h posparto.
La anticoagulación deberá continuar hasta el alta o durante un mínimo de 6 semanas en pacientes con antecedentes o trombofilias.
Viajes de larga distancia
A pesar de que existe mucha bibliografía en los medios de comunicación no especializados sobre el riesgo de TVP asociada a los viajes de larga distancia, tanto aéreos como terrestres (el llamado "síndrome de la clase turista"), la evidencia disponible es escasa y los resultados son controvertidos.
Algunos estudios5 sólo han demostrado una asociación para viajes de más de 6-10 h, pero no se despreciaban otros factores de confusión debido a situaciones como deshidratación, compresión venosa, elevada presión en la cabina o factores adicionales, como antecedentes de ETV, cáncer activo, uso de estrógenos, obesidad, etc.
De los 7 ensayos clínicos aleatorizado disponibles sobre la tromboprofilaxis en los viajes en avión, en 2 de ellos (sólo 184 pacientes de alto riesgo) utilizaban una dosis única de enoxaparina (100 U/kg o 4.000 U). Ningún paciente del grupo presentó un evento tromboembólico5.
Por tanto, hasta la fecha no existe evidencia para recomendar el uso sistemático de profilaxis en los viajeros, en general. La Organización Mundial de la Salud está realizando un estudio de investigación sobre el riesgo, la patofisiología y la prevención de la ETV asociada a los viajes aéreos de larga duración cuyos resultados estarán disponibles en el año 2006.
Actualmente, la decisión debe realizarse teniendo en cuenta el riesgo individual. Las recomendaciones generales deben incluir medidas como evitar la ropa ajustada, evitar la deshidratación y realizar ejercicios de estiramientos de las piernas con frecuencia.
Si, por causas adicionales, se considera necesario realizar tromboprofilaxis, se recomienda usar medias de compresión fuerte (15-30 mmHg en el tobillo) o una dosis única previa de HBPM. No está recomendado realizar la profilaxis con aspirina4,5.
Claudicación intermitente
No existe evidencia de que el tratamiento con heparinas produzca beneficio alguno en los pacientes con claudicación intermitente. Ningún estudio ha demostrado un aumento de la distancia de marcha libre de dolor o de la distancia máxima de marcha. Tampoco existe evidencia de un efecto significativo sobre la mortalidad global o los episodios cardiovasculares31.